Конъюнктивит
Спросите врача!
Аллергический конъюнктивит: причины, симптомы и лечение
Конъюнктивой называют тонкую слизистую оболочку, которая начинается на внутренних поверхностях век, охватывает глазное яблоко (образуя с ним своего рода шарнирную пару) и служит для смазывающего, очищающего и дезинфицирующего увлажнения глаза при акте моргания. Для этого мелкими железами в самой конъюнктиве вырабатывается жидко-слизистый секрет, который в сочетании с секретом основных слезных желез образует вещество с оптимальными оптическими, механическими и биохимическими характеристиками, обеспечивающими свободные глазные движения и не искажающее прохождение света сквозь прозрачный роговичный слой.
Конъюнктивит – воспалительный процесс в конъюнктиве, который может быть вызван множеством факторов: инфекцией (бактериальной, вирусной, грибковой), постоянным механическим, световым или химическим раздражением, определенными паразитами (обычно это гельминты рода филярия), либо, в редких случаях, неизвестными причинами. Конъюнктивиты проявляются рядом характерных симптомов: покраснение и отечность, зуд, боль, ощущение песка или инородного тела, усиленное слезотечение, гнойные выделения, образование фолликул и т.д.; некоторые из них присущи любой форме воспаления конъюнктивы, другие являются специфическими для конкретного поражающего фактора. Вообще, клиническая картина, динамика, прогноз, риск осложнений, терапевтическая стратегия – определяются, в первую очередь, этиопатогенезом конъюнктивита, т.е. его причинами и механизмами его развития.
В структуре заболеваемости лидирует инфекционная этиология, однако отмечается устойчивая тенденция к увеличению доли аллергических конъюнктивитов – с нарастанием общей аллергизации населения, особенно выраженной в цивилизованных странах. Согласно статистическим данным, примерно каждый пятый житель Земли (включая автора этих строк, которому термины «антигистаминный» или «H1-блокатор» знакомы с раннего детства) сталкивался или хронически страдает от того или иного вида аллергии, и конъюнктивит – почти обязательный компонент таких реакций.
Причины
Аллергией называют бурную, чаще всего немедленную реакцию иммунной системы, обусловленную аномально высокой чувствительностью к какому-либо веществу (аллергену). Такая реакция связана с генетическими особенностями и может наследоваться, а потенциальных аллергенов на сегодняшний день известно так много, что перечислению поддаются только обобщенные их категории, напр., «природные органические вещества» (слюна, шерсть, тополиный пух и мн.др.), «средства бытовой химии», «медикаменты», «пищевые продукты» и т.д.
Одна из наиболее распространенных в мире форм аллергии – сезонная, известная также как сенная лихорадка или поллиноз («pollen» – пыльца); вызывается она, как видно из названий, пыльцой растений, печальным лидером среди которых является карантинный сорняк амброзия. Выраженность аллергических реакций может варьировать от терпимого дискомфорта (легкий насморк) до жизнеугрожающих, требующих экстренной помощи состояний (напр., отек Квинке или анафилактический шок).
Симптомы
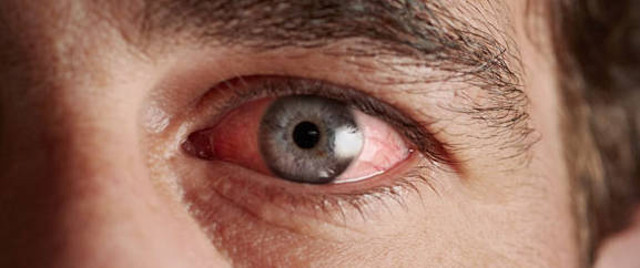
Конъюнктива – статистически наиболее частое (до 90%) «место действия» аллергической реакции, однако единственным ее проявлением конъюнктивит является редко. Поэтому и диагноз обычно звучит как «аллергический риноконъюнктивит», т.е. клиническая картина включает также неудержимое чихание и/или кашель, образование и истечение больших количеств назальной слизи, раздражение слизистых оболочек носа и гортани; во многих случаях – кожный зуд с вспухающими багровыми «рубцами» на месте расчесов.
К типичной офтальмологической симптоматике, способствующей дифференциации от других видов конъюнктивита (прежде всего, инфекционного) относятся поражение одновременно обоих глаз, слезотечение, нестерпимый зуд, покраснение и помутнение глаз, отечность и болезненность век; при значительной выраженности реакции иногда развивается светобоязнь или болевой синдром. Гнойный экссудат для аллергического конъюнктивита не характерен, однако может появляться при смешанных инфекционно-аллергических воспалениях.

Лечение и профилактика
Особенность аллергической реакции в том, что она в принципе не может «пройти сама», т.е. купироваться собственными защитными механизмами организма (в отличие, например, от вирусного конъюнктивита), поскольку представляет собой каскадное, лавинообразное расстройство этих самых механизмов. Поэтому наиболее эффективным лечебным, – равно как и профилактическим, – методом служит немедленная и полная изоляция больного от аллергена. В случаях, когда это невозможно, медикаментозная коррекция необходима и обязательна.
Особенности у детей
Особую проблему составляют аллергические риноконъюнктивиты у детей – во-первых, потому, что любые лекарственные средства для этой категории пациентов должны назначаться с предельной осторожностью и в минимально необходимых дозировках, а во-вторых, из-за возможных диагностических сложностей. Во многих случаях родители принимаются самостоятельно лечить ребенка от «простуды», от «насморка», от «гриппа» и т.д., пичкая различными лекарствами вплоть до мощных антибиотиков и тем самым добиваясь кардинального утяжеления ситуации.
С развитием аллергологии, в т.ч. детской, все чаще рекомендуют произвести множественные внутрикожные пробы для точной идентификации аллергена(ов). Это позволяет в дальнейшем избегать контакта с ними, а в некоторых случаях даже становится поводом для переезда семьи в другую местность.
Что касается непосредственной терапии аллергического конъюнктивита, то основным средством здесь являются антигистаминные препараты (гистамин – вещество-медиатор, которое в организме выполняет ряд регуляторных функций; при аллергии он вырабатывается в избыточных количествах и раздражает чувствительные к нему клетки-рецепторы типов H1, H2 и H3, перевозбуждение которых и приводит к развитию специфического для аллергии симптомокомплекса). К таким препаратам, назначаемым в форме глазных капель, таблеток, мазей и пр., относятся кетотифен, димедрол, супрастин, тавегил (т.е. клемастин, на сегодняшний день по ряду причин устаревший); а также системные противоаллергические средства нового поколения (кларитин, лорано, кларфаст и мн.др.), выпускаемые на основе лоратадина, который с середины 90-х годов остается наиболее распространенным в мире H1-блокатором.
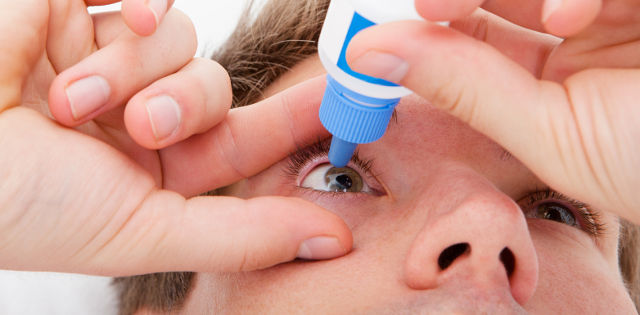
Глазные капли и мази
В местной терапии ведущую роль играют антигистаминные глазные капли - препараты: Опатанол, Лекролин, Хай Кром, Сперсаллерг. Их назначение производится лечащим врачом-офтальмологом, он же и устанавливает режим применения: кратность и продолжительность.
В зависимости от тяжести конъюнктивита, вовлеченности соседних структур (прежде всего, век), наличия гнойного компонента и других нюансов клинической картины, могут быть назначены гормонсодержащие мази – например, дексаметазон, – и/или нестероидные противовоспалительные препараты (НПВП, напр., индометацин и диклофенак - препараты Индоколлир, Наклоф). В случаях сопутствующего поражения роговицы необходимы меры по ее регенерации - назначение кератопротекторов (капли для глаз Вит-А-Пос, Таурин др.).
Иногда приходится, несмотря на типичность слезотечения в клинической картине, назначать средства искусственного увлажнения, – т.н. «искусственные слезы»; к препаратам этого типа относятся гипромеллоза, гиалуронат натрия (препараты Оксиал, Систейн, Хило-Комод и другие).
Важно понимать, что при лечении аллергического конъюнктивита должны быть обязательно учтены многочисленные, сложным образом взаимосвязанные и не поддающиеся научно-популярному изложению факторы (анамнез, характер и динамика развития симптоматики, возраст пациента, наличие коморбидных заболеваний и мн.др.). Поэтому терапевтическую схему, которая одновременно была бы эффективной и безопасной, в каждом конкретном случае может назначить только врач.


 Написать в WhatsApp
Написать в WhatsApp Задать свой вопрос
Задать свой вопрос

 Telegram
Telegram