Спросите врача!
Сквозная кератопластика (пересадка роговицы глаза)
Роговичная (или роговая) оболочка, – которую чаще называют просто роговицей – в оптической системе глаза выполняет функции механической защиты и, кроме того, играет роль первой фокусирующей линзы на пути светового луча к центральной макуле сетчатки. Эта природная линза в норме должна быть, разумеется, прозрачной. Ее диаметр практически не варьирует и составляет около 1 см, толщина в различных участках – от 0,5 до 1,2 мм. По краям роговичная линза диффузно «встроена» в ткань склеры. Роговица состоит из нескольких слоев: передний и задний эпителиальные слои, Боуменова и Десцеметова мембраны, строма (основное функциональное вещество).
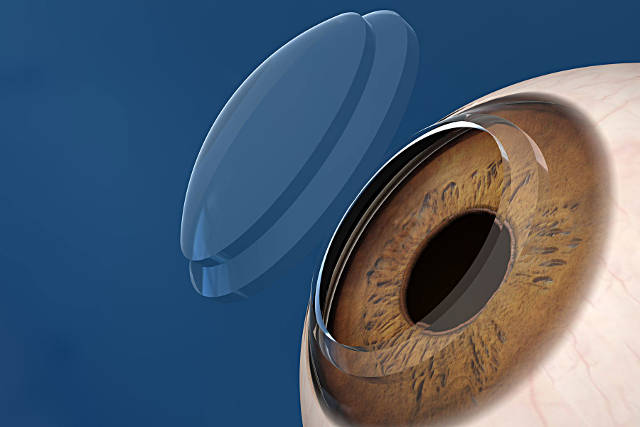
Как и любая другая ткань или орган, роговичная оболочка подвержена многочисленным заболеваниям, повреждениям, патологическим трансформациям. Инфекционно-воспалительные и дистрофические процессы, травмы, пересыхание и т.д., – все они, учитывая исключительное место и значение роговичного форпоста глаза, являются в той или иной степени опасными для зрения в целом: любое, даже незначительное искажение формы, снижение прозрачности или изменение коэффициента рефракции (преломления) неизбежно сказываются на зрительных функциях и, как правило, не поддаются очковой или контактной оптической коррекции. Поэтому в ряде случаев единственным способом сохранения или восстановления зрения является трансплантация – пересадка роговицы глаза.
Операции по пересадке роговицы, – сквозная кератопластика, – давно и прочно вошли в арсенал современной офтальмологии. С начала прошлого века разработаны самые разные алгоритмы и методики трансплантации, которые успешно применяются в зависимости от конкретных показаний и целей вмешательства.
Так, различаются масштабы замены: может быть пересажена роговица полностью, либо определенная ее часть, либо отдельные слои. По задачам кератопластики выделяют следующие типы:
- оптическая, предназначенная для восстановления формы и/или прозрачности (при кератоконусе, дистрофиях, рубцовых изменениях вследствие травм, кератитов и пр.);
- реконструктивная (при истончениях, разрывах, перфорациях роговицы);
- лечебная (при ожогах, инфекционных или трофических изъязвлениях роговицы, опухолях, абсцессах, прободениях и т.д., если отсутствует эффект от консервативной терапии, напр., антибиотической);
- косметическая (для устранения выраженных косметических дефектов – бельм, рубцов, деформаций и пр.).
На практике кератопластика позволяет, как правило, решить несколько проблем, напр., операция является одновременно и оптической, и косметической. В особенности это касается тотальной или субтотальной пересадки роговицы с замещением всех ее слоев, – т.е. по всей толщине, – которая получила название сквозной кератопластики.
Такое вмешательство производится обычно по нескольким показаниям: оптическим, реконструктивным, терапевтическим, реже только по косметическим. Согласно накопленным данным медицинской статистики, наибольший эффект и наилучший прогноз кератопластика имеет при дистрофических заболеваниях, рубцовых деформациях и кератоконусе (анатомически аномальном вытяжении роговицы кпереди). К факторам, которые существенно ухудшают перспективы и должны максимально учитываться при подготовке к операции, относят воспалительные процессы век, конъюнктивы, глазных сосудов (соотв., блефариты, конъюнктивиты, увеиты различной этиологии), глаукома, наличие спаек, тяжей и др.
Пересаживаемый кератобиоимплантат должен быть отобран в течение суток с момента смерти донора, причем материал проходит ряд строго обязательных исследований и является неприменимым в следующих случаях:
- неустановленная причина смерти;
- инфекционные заболевания, включая системные вирусные и нейроинфекции;
- лейкемия, лимфома;
- онкологические заболевания глаз, в т.ч. ранее прооперированные;
- младенческий или старческий (более 70 лет) возраст донора.
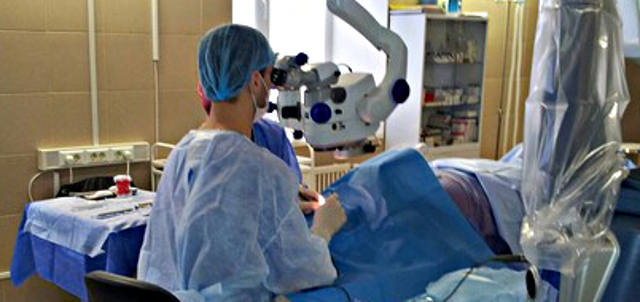
Техника операции
В подавляющем большинстве случаев сквозная кератопластика производится под общим наркозом. Главная причина состоит в том, что для успешного исхода критически важно обеспечить полную неподвижность глаза.
Конкретными показаниями, задачами, анамнестическими и клиническими характеристиками определяется выбор того или иного варианта сквозной кератопластики; стандартом считается трансплантация 2/3 центрального объема роговицы. Используется разнообразный, за сто лет эволюционировавший практически до совершенства микрохирургический инструментарий.
Важно заметить, что в роговичной оболочке нет собственной кровеносной сетки, что дополнительно облегчает вмешательство и улучшает прогноз; и все-таки более перспективным и безопасным (в плане интра- и постоперационных осложнений) на сегодняшний день считается использование фемтосекундных лазеров последнего поколения – для сверхточного иссечения и удаления пораженной роговицы с формированием среза нужной формы. Во всех случаях, где есть такая возможность, лазерный вариант вмешательства должен рассматриваться как предпочтительный выбор.
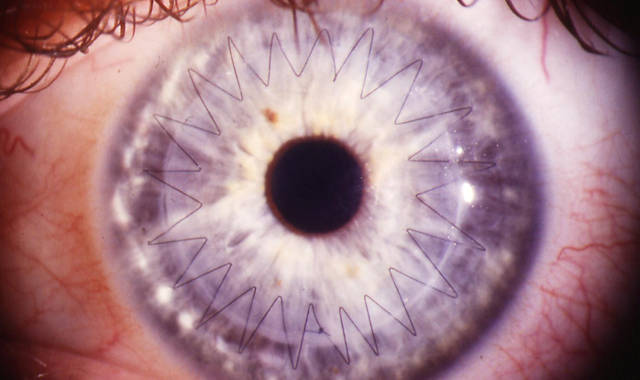
Роговичный биотрансплантант крепится очень тонким (значительно тоньше волоса) шовным материалом. Продолжительность реабилитационного периода может в некоторых случаях достигать 10-12 месяцев и даже больше, – лишь затем швы снимают.
Послеоперационный период (реабилитация)
В качестве иммуносупрессивной поддержки приживления (т.е. для локального угнетения иммунитета и снижения вероятности отторжения трансплантанта) назначают стероидные гормональные препараты местно, обычно в небольших дозах. В некоторых случаях показаны мидриатики – средства расширения зрачка. При наличии хронической вирусной нейроинфекции (прежде всего, герпеса) необходимо превентивное лечение, напр., ацикловиром, для профилактики обострения. Иногда требуются контактные линзы жесткого типа для коррекции остаточного астигматизма, однако они назначаются только после удаления швов.
Квозможным осложнениям в ближайший послеоперационный период относятся инфицирование, повышение внутриглазного давления, механическое раздражение швами. К отдаленным – распространение патологического процесса, который должна была прервать кератопластика, на сам кератобиоимплантат; глаукома; отечность сетчатки и т.д. И, разумеется, неэффективность операции может быть обусловлена несостоятельностью (отторжением) имплантата.
Статистика эффективности
Как уже говорилось выше, не представляется возможным говорить о какой-то универсальной, гарантированной для всех случаев вероятности успеха. Прогноз зависит от множества факторов: возраст пациента, интенсивность васкуляризации (степень развития глазной кровеносной системы), наличие и характер сопутствующих заболеваний, сама природа поражения роговицы и мн.др.
Однако нельзя отрицать и того, что офтальмохирургия является одной из наиболее развитых и эффективных, на сегодняшний день, отраслей медицины. В большинстве серьезных источников с осторожностью приводятся данные о том, что прогностическая вероятность успешной сквозной кератопластики превышает 90% (до 95%).
Стоимость операции
Сквозная кератопластика - ведущее направление работы нашей клиники.
Собственный банк биотрансплантантов и огромный опыт врачей позволяют быстро и успешно осуществлять кератопротезирование даже в самых сложных случаях.
Цена операции складывается из двух составляющих – стоимости самой кератопластики, биоматериала «трансплантант роговичный», работы хирурга (это может быть российский или немецкий специалист, а так же фемтосекундного лазерного сопровождения (если оно требуется). Со стоимостью операций на роговице Вы можете ознакомиться в разделе "Цены".
Специальное предложение
Стали хуже видеть? У родственника плохое зрение?
В нашей клинике Вы можете пройти комплексное обследование глаз на современном оборудовании и получить профессиональное заключение врача офтальмолога и рекомендации по устранению проблем за 7 000 рублей (для ветеранов ВОВ - 1 500 рублей)!
Включено: 
- проверка остроты зрения с коррекцией и без
- авторефрактометрия и биомикроскопия
- пневмотонометрия (глазное давление)
- Кератотопография, ОКТ, биометрия и УЗИ
- офтальмоскопия (с широким зрачком и фотографией!)
- рекомендации по результатам диагностики
Записаться на прием Вы можете ОНЛАЙН или по телефону:
ЖДЕМ ВАС В НАШЕМ ОФТАЛЬМОЛОГИЧЕСКОМ ЦЕНТРЕ!
Наши контакты
Принимаем карты



 Записаться на приём
Записаться на приём Написать в WhatsApp
Написать в WhatsApp Задать свой вопрос
Задать свой вопрос



 Telegram
Telegram
В нашей клинике имеется собственный банк биотрансплантантов, все необходимое оборудование и несколько специалистов, владеющей техникой сквозной кератопластики.
Поэтому, сроки проведения операции зависят целиком и полностью от пациента: насколько быстро он соберет необходимые анализы и будет готов к её проведению.
Мы не занимаемся консультацией пациентов по телефону относительно их состояний и не даем рекомендации таким образом.
Наилучшим для Вас решением, на наш взгляд, будет воспользоваться онлайн-консультацией специалиста на нашем сайте.
стоимость сквозной пересадки роговицы в нашей клинике составляет от 300 000 до 600 000 рублей (включая донорский материал).
Цена зависит от стоимости операции (наличия рубцов, сосудов, отёка роговицы и т.д.) и определяется хирургом на очном осмотре.
Обращайтесь - будем рады Вам помочь!
Врач-офтальмолог Дмитрий Сагоненко