Спросите врача!
Катаракта при кератоконусе
- Автор: Врач-офтальмолог Сагоненко Д.А.
Катаракта – помутнение хрусталика глаза, которое с возрастом ждёт каждого человека, если он, конечно доживёт до этого. Пациенты с кератоконусом (кератоэктазией) – не исключение. Но у них есть свои особенности в лечении.
При кератоконусе у человека проблемы с роговицей, прозрачной оболочкой глаза, а катаракта – это помутнение хрусталика, биологической линзы глаза, которая находится намного глубже.
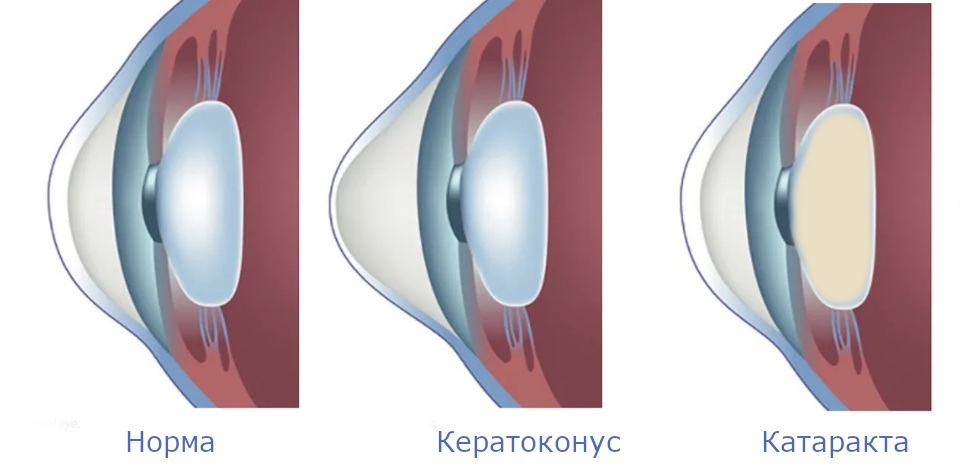
Рис.1 Отличие катаракты от кератоконуса
Таким образом эти два заболевания не связаны между собой. Кератоконус – болезнь молодых людей, а катаракта – пожилых.[1] Но вот проходит время, человек стареет и приходит время решать уже проблему с хрусталиком. У пациентов с болезнями роговицы есть свои особенности и возможны разные тактики лечения.
Видео специалиста по теме
0-I стадия
Если у вас начальная стадия заболевания или скрытый кератоконус, возможно, был проведён кросслинкинг и всё стабильно. В этом случае хирургия проходит стандартно, как и у других людей, методом ультразвуковой факоэмульсификации (ФЭК + ИОЛ). Могут имплантироваться торические хрусталики для исправления роговичного астигматизма и даже мультифокальные или линзы с расширенной глубиной фокуса (EDOF), если изменения на роговице не сильно выражены. Далее все усложняется.[2,3]
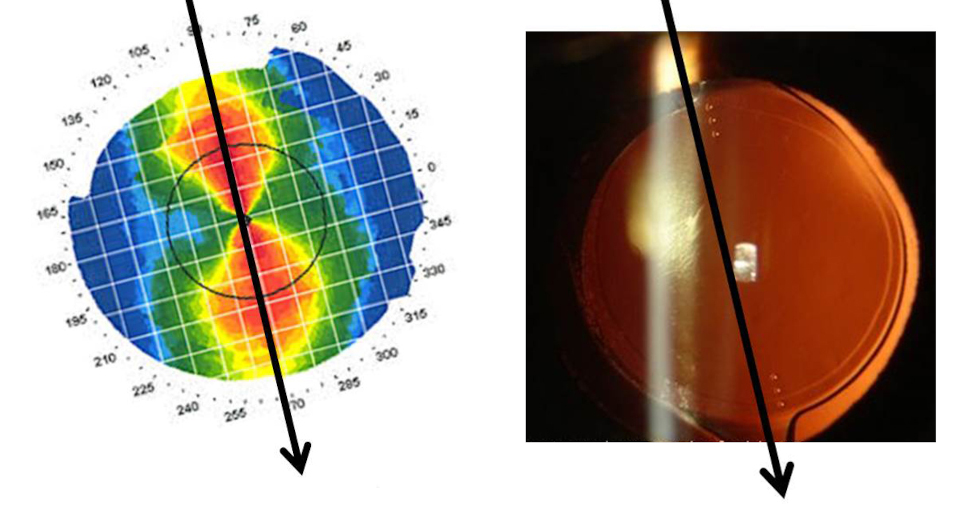
Рис.2 Принцип работы торической ИОЛ для исправления роговичного астигматизма
II-III стадия
Со второй стадии уже речи о EDOF или мультифокальных хрусталиках не идёт. Неправильный астигматизм не позволит работать технологиям многофокусной коррекции – деньги заплатите, а результат не получите.
Если у вас имплантированы роговичные сегменты, то тактика может быть разной – они чаще они остаются на своём месте, хотя это однозначно затрудняет работу хирурга, но уменьшает роговичный астигматизм и облегчает расчёт ИОЛ и итоговое зрение. В ряде случаев могут удаляться, но это бывает редко.
Расчёт искусственных хрусталиков у пациентов с кератоконусом это целая история. Ведь все основные формулы для расчётов линз разрабатывались для пациентов или со здоровой роговицей, или после лазерной коррекции зрения. Проблемы с точностью могут начаться уже у пациентов после кератотомии – насечек на роговице, хотя их достаточно много в нашей стране, благодаря активной деятельности МНТК им. Фёдорова.[4]
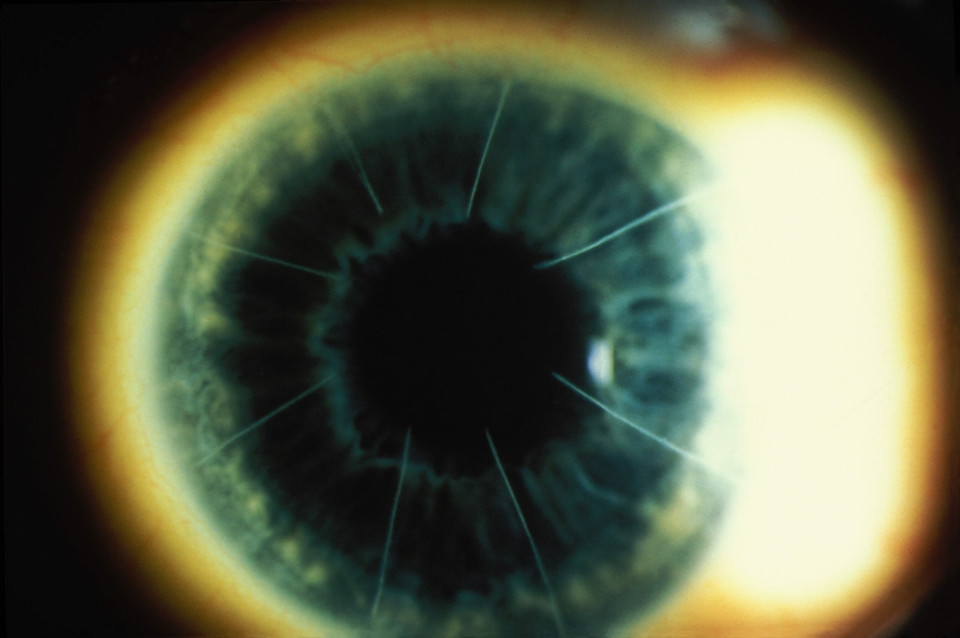
Рис.3 «Насечки» на роговице как результат кератотомии
При кератоэктазии, может быть, полный набор осложняющих правильный расчёт ИОЛ факторов - неправильный астигматизм, сегменты, рубцы на роговице. Поэтому обращайтесь в специализированные клиники, которые занимаются кератоконусом и имеют базу (номограммы), на основе которой можно делать поправки к расчётам.
Если у вас установлена факичная линза, то перед заменой хрусталика она удаляется.
После кератопластики
Следующая группа пациентов – это люди с пересаженной роговицей. Здесь нужно внимательно смотреть на количество клеток эндотелия (внутреннего слоя роговицы). Часто на глазах после кератопластики плотность эндотелиальных клеток трансплантата значительно снижается, а это означает, что стандартный метод ультразвуковой факоэмульсификации – «золотой стандарт» лечения катаракты использовать нельзя. Если плотность эндотелиальных клеток (ПЭК) менее 800 кл/мм2, то нужно или добавлять фемтосекундное сопровождение хирургии, или вообще переходить на метод экстракапсулярной экстракции катаракты (ЭЭК), когда мутный хрусталик выводится из глаза целиком, без дробления или разрезается на несколько частей механически (факофрагментация).
Дело в том, что ультразвук повреждает клетки эндотелия, даже несмотря на использование защитных средств – вискоэластиков. Если эндотелиоциты погибнут, то роговица будет отекать и становиться мутной. Потребуется повторная пересадка, правда не всей роговой оболочки, а только внутреннего слоя.[5]
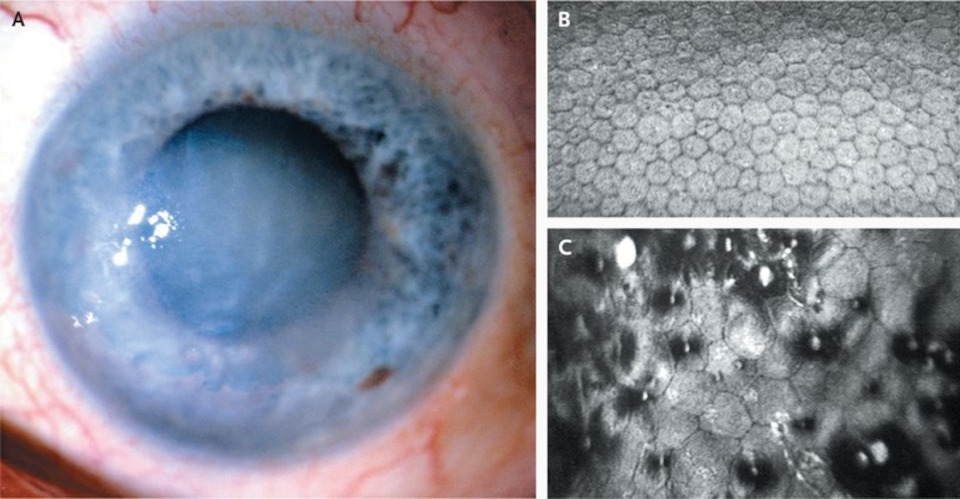
Рис.4 Эндотелиально-эпителиальная дистрофия роговицы (ЭЭД) как осложнение хирургии катаракты: А - внешний вид роговицы, B - нормальное количество эндотелиоцитов, C - увеличение площади, но уменшение количества клеток при дистрофии
Впервые выявленные кератоконус и катаракта
Если у вас выявили и катаракту и кератоконус одновременно, такое бывает, но крайне редко, то возможно два варианта.
Первый – когда сначала удаляют катаракту имплантируют искусственный хрусталик монофокальный, а потом уже проводят лечение кератоконуса – кросслинкинг или имплантацию сегментов.[6]
Второй – эта первоначальная имплантация сегментов с последующем удалением катаракты установкой торической ИОЛ через 6 месяцев.[7]
Как показывают исследования, первый вариант более подходит для пациентов с I–II стадией, второй с II–III стадией. Но всё сугубо индивидуально и окончательное решение принимает хирург.
IV стадия
В терминальной стадии кератоконуса, как правило, проводится комбинированная хирургия – сквозная кератопластика с одновременным удалением катаракты и имплантацией ИОЛ.
Список использованных источников
- Bialasiewicz A., Edward D. P. Corneal ectasias: study cohorts and epidemiology. Middle East Afr. J. Ophthalmol. 2013; 20 (1): 3‑
- Seung J. L., Hyun S. K., Il H. K. Sequential intrastromal corneal ring implantation and cataract surgery in a severe keratoconus patient with cataract. Korean J. Ophthalmol. 2012; 26 (3): 226‑
- Sauder G., Jonas J. B. Treatment of keratoconus by toric foldable intraocular lenses. Eur. J. Ophthalmol. 2003; 13: 577‑
- Касьянов А.А., Рыжкова Е.Г. Расчет оптической силы ИОЛ после радиальной кератотомии. Офтальмология. 2022;19(2):325-333.
- Балашевич, Л. И., Бондаренко, Н. В., & Дадацкая, П. С. (2008). Отдаленные результаты факоэмульсификации на глазах с эндотелиально-эпителиальной дистрофией роговицы. Офтальмологические ведомости, 1 (4), 17-20.
- Першин К.Б., Гурмизов Е.П. Катаракта и прогрессирующий кератоконус — решение? Офтальмология. 2015;12(3):36-43
- Бикбов М.М., Оренбуркина О.И., Бабушкин А.Э., Нуриев И.Ф. СПОСОБ ДВУХЭТАПНОГО ЛЕЧЕНИЯ АМЕТРОПИИ У ПАЦИЕНТОВ С КЕРАТОКОНУСОМ И КАТАРАКТОЙ // Acta Biomedica Scientifica. 2021. №6-1.
Задать все уточняющие вопросы можно по телефону в Москве +7(495)955-91-34, WhatsApp (для сообщений и отрпавки фотографий документов) +7(916)243-87-72.


 Написать в WhatsApp
Написать в WhatsApp Задать свой вопрос
Задать свой вопрос

 Telegram
Telegram
в 99% случаев замена хрусталика глаза при катаракте происходит под местной анестезией.
Обращайтесь - будем рады вам помочь!