Болезни сетчатки
Спросите врача!
Гипертоническая ретинопатия сетчатки
Органическое и, на поздних стадиях, механическое поражение тканей сетчатки, приводящее к выраженным специфическим нарушениям зрительных функций, носит собирательное название ретинопатия. Общим в группе первичных (самостоятельных) и вторичных (развивающихся вследствие других заболеваний) ретинопатий является то, что их этиопатогенетическую основу составляют прогрессирующие нарушения в питающей сетчатку сосудистой оболочке, – т.н. ангиопатии, результатом которых становится постоянный дефицит кровоснабжения, а следовательно, гипоксия и недостаток питательных веществ, необходимых для нормального функционирования ткани.
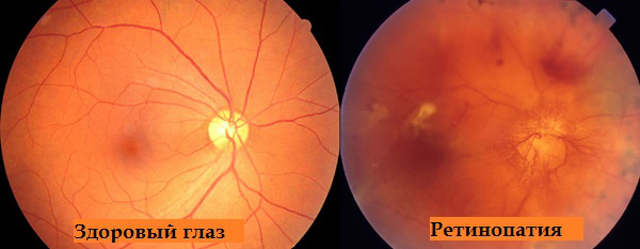
Различия же между ретинопатиями того или иного типа проводят, главным образом, по критерию изначальной причины сосудистых нарушений. Так, выделяют ретинопатию травматическую и диабетическую, ретинопатию недоношенности и пр. Одним из наиболее широко распространенных вариантов является гипертоническая ретинопатия, обусловленная синдромом артериальной гипертензии – хронически повышенным давлением крови. Отличительной особенностью этой формы поражения сетчатки служит тенденция к геморрагиям (кровоизлияниям) и скоплениям экссудативной жидкости в тканях глазного дна, что приводит к их отечности и, в более серьезных случаях – к отеку диска зрительного нерва.
Группы риска
Очевидно, что группу риска по гипертонической ретинопатии составляют все лица, предрасположенные к повышению АД: страдающие собственно гипертонической болезнью, большинство людей пожилого возраста, пациенты с заболеваниями почек и надпочечников. Особую категорию образуют беременные женщины, т.к. случаи ретинопатии в период вынашивания (достаточно редкие) протекают именно по гипертоническому типу.
Стадии гипертонической ретинопатии
В развитии гипертонической ретинопатии логично выделяются четыре основные стадии:
- этап гипертонической ангиопатии – начальные, сугубо функциональные и на этой стадии еще обратимые нарушения в сосудистой оболочке, связанной с сетчаткой;
- ангиосклероз – органическое перерождение тканей сосудистых стенок, постепенное снижение эластичности и пропускной способности за счет большего объема соединительной ткани по сравнению с рабочей функциональной тканью, а также (в некоторых случаях) из-за холестериновых отложений в ретинальных сосудах;
- собственно ретинопатическая стадия – из-за патологически повышенной проницаемости сосудистых стенок ткани под ними пропитываются выпотом, появляются очаки геморрагической отечности, помутнения, а также дистрофические и дегенеративные изменения в макулярной зоне (т.е. в центральном, наиболее фоточувствительном «желтом пятне» сетчатки), обусловленные постоянной ишемией – дефицитом кровоснабжения;
- гипертоническая нейроретинопатия – отечность приобретает хронический характер и распространяется на слои вокруг зрительного нерва, а также на сам диск зрительного нерва, где развиваются дистрофические изменения. На этом этапе отмечается значительное ухудшение зрения и сужение его полей; если не принимать активных терапевтических мер, прогноз становится все менее благоприятным – атрофия зрительного нерва, отслоение сетчатки и, как следствие, необратимая утрата зрения.
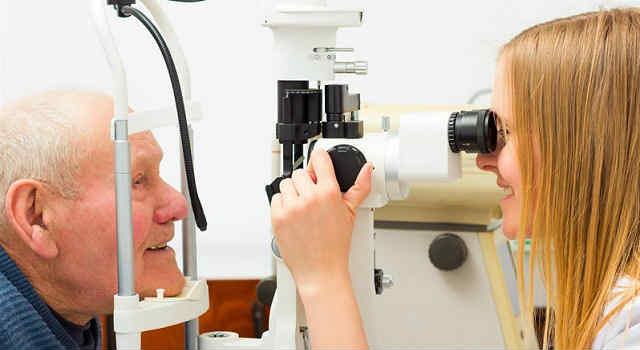
Диагностика
На ранних стадиях гипертоническая ретинопатия зачастую протекает без ощутимого дискомфорта или с легкими преходящими нарушениями зрения («плавающие пятна», пелена, трудности при чтении и пр.).
Затем острота зрения снижается, симптоматика приобретает специфический характер: появляются плавающие скотомы (зоны локальной слепоты в поле зрения), «вспышки», «искры» и т.д.; может возникнуть обширный гемофтальм – кровоизлияние в стекловидное тело.
Начальные изменения, свидетельствующие о тенденции к развитию гипертонической ретинопатии, может выявить только квалифицированный специалист при тщательной офтальмоскопии структур глазного дна. В ряде случаев уточнение диагноза требует назначения дополнительных диагностических методов: ультразвукового сканирования, электрофизиологического исследования, оптической когерентной томографии и т.д.
Лечение гипертонической ретинопатии
Из вышесказанного с очевидностью следует, что терапевтический успех при лечении или компенсации гипертонической ретинопатии в решающей степени зависит от выраженности органических изменений в сосудах и тканях сетчатки, т.е. от стадии, на которой начинается лечение. Как правило, первые терапевтические меры консервативны: назначаются препараты сосудорасширяющего и ангиопротективного действия, антикоагулянты, витаминные комплексы, а также оксигенобаротерапия для насыщения тканей недостающим кислородом. Излишне говорить, что огромное значение имеет терапевтический контроль основного заболевания, т.е. артериальной гипертензии.
На более поздних этапах, при риске отслоения сетчатки, может потребоваться ее лазерная коагуляция; на финальных стадиях, при глубокой органической деградации, иногда приходится прибегать к офтальмохирургическому вмешательству.
Преимущества нашего офтальмологического центра:
- Новейшее оборудование мировых производителей, позволяющее поставить точный диагноз и провести эффективное лечение.
- Ведущие специалисты по сетчатке Москвы: ретинологи, лазерные и витреоретинальные хирурги.
- Индивидуальный подход к каждому пациенту, доступные цены и гарантия высокого результата лечения!
Таким образом, при появлении описанных выше симптомов (или при выявлении офтальмологом первых признаков гипертонической ретинопатии) затягивать с лечением – означает играть с быстро уходящим временем в очень опасную игру, где ставкой является собственное зрение. Упущенная возможность приостановить или хотя бы замедлить патологический процесс может обернуться полной слепотой. Поэтому для людей из группы риска или с клинически установленной гипертонической ретинопатией регулярное наблюдение у офтальмолога и скрупулезное выполнение его предписаний является строго обязательными.


 Написать в WhatsApp
Написать в WhatsApp Задать свой вопрос
Задать свой вопрос

 Telegram
Telegram