Болезни сетчатки
Спросите врача!
Посттромботическая ретинопатия сетчатки
В офтальмологии отдельную (и особую) группу заболеваний составляют так называемые ретинопатии – органические дегенеративные поражения сетчатки, обусловленные острым или хроническим дефицитом ее кровоснабжения. Соответственно, ретинопатии классифицируются по этиопатогенетическому критерию, т.е. в зависимости от причин и механизмов, приводящих к несостоятельности питающей сетчатку сосудистой оболочки.
Так, выделяют диабетическую, гипертоническую, травматическую и некоторые другие формы ретинопатии.
Посттромботическая ретинопатия, как видно из названия, неразрывно связана с тромбозом внутриглазных кровеносных сосудов; в большинстве случаев это тромб в центральной вене сетчатки или в одном из ее ответвлений. Посттромботическую разновидность ретинопатии рассматривают именно в этом контексте – не как самостоятельную, автономно возникающую болезнь, а как вторичную патологию, которая является осложнением и следствием тромбоза.
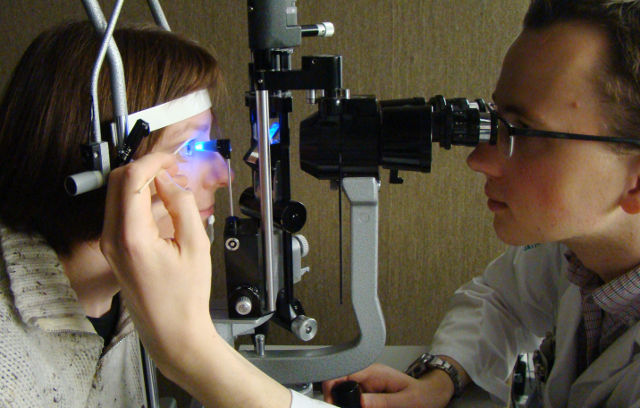
Основные причины
К наиболее вероятным причинам тромбирования в бассейне ретинальных вен относятся:
- общая артериальная гипертензия с выраженной атеросклеротической тенденцией (статистически лидирующий фактор);
- тяжелая хроническая эндокринная патология;
- инфекции различной этиологии;
- контузии глаза.
Категорией населения, которая наиболее подвержена тромбозу ретинальных сосудов, являются лица в возрасте после 40 лет, – в особенности те, кто страдает сахарным диабетом и/или предрасположены к гипертонии.
Симптоматика острого тромбоза ретинальных сосудов
На ранних стадиях процесс тромбообразования прогрессирует достаточно медленно и бессимптомно. Затем патология ускоряется, в определенный момент манифестируя выраженной клинической картиной: резко падает острота и четкость зрения, возникает ощущение инородного тела в глазу (этот симптом нельзя считать специфическим, поскольку он присущ практически любой офтальмологической патологии). Многие пациенты жалуются на двоение или пелену в пораженном глазу; из-за резкого повышения давления в тромбированной сосудистой ветви вероятны ретинальные кровоизлияния той или иной интенсивности, либо общий гемофтальм.
Механизмы органической дегенерации ретинальной ткани в случае острой ишемии (прекращения кровоснабжения) сродни процессам, имеющим место при инфаркте или ишемическом инсульте, – и столь же катастрофичны. В данном случае ситуация осложняется тем, что ткань сетчатки представляет собой узкоспециализированное и очень уязвимое образование из нескольких микроскопических клеточных слоев (известные еще со школы фоточувствительные палочки и колбочки). Исходом дистрофии/атрофии сетчатки является ее отслоение, — необратимая слепота в итоге, — причем ни трансплантация донорской сетчатки, ни имплантация искусственной на сегодняшний день не входят в число отработанных и практикуемых в офтальмологии методик: в последние 3-4 года сообщается лишь о первых относительно удачных экспериментах в этой области.
Поэтому чрезвычайно важными являются:
- регулярные профилактические осмотры у офтальмолога (для лиц из группы риска такие периодические консультации обязательны);
- недопущение хронификации тромбирующего процесса: обращение к офтальмологу и принятые меры должны быть незамедлительными, поскольку хронические формы тромбирования ретинальных сосудов лечению практически не поддаются и оборачиваются для сетчатки самыми пагубными последствиями;
- меры по максимально возможному предотвращению отдаленных последствий тромбоза, т.е. прогрессирования собственно посттромботической ретинопатии.
Особо следует подчеркнуть, что состояния острого тромбоза и окклюзии центральной ретинальной вены подлежат лечению в стационарных условиях; период постоянного наблюдения, интенсивного лечения и контроля динамики занимает обычно не менее 8-10 дней.
Механизмы развития и клиническая картина
Как правило, при неблагоприятном протекании тромбирующих процессов на протяжении приблизительно 3 мес в сетчатке развиваются множественные изменения: разного рода аневризмы (сосудистые локальные выпячивания), скопления экссудата, гиперпигментация, сращивания по типу стяжек, отечность, клеточная дегенерация. При обширном и длительном блокировании кровоснабжения может начаться процесс неоваскуляризации – разрастания новой сети кровеносных сосудов, с помощью которой организм пытается компенсировать ретинальную ишемию (однако новообразованные сосуды прорастают в стекловидное тело, давят на окружающие ткани и т.д., то есть в конечном счете ситуация лишь отягощается). Все более усугубляется снижение зрительных функций; результатом отслоения сетчатки является необратимая утрата зрения.
Обращаясь в наш офтальмологический центр пациент получает самое эффективное лечение посттроботической ретинопатии и с использованием современных методов у признанных врачей. Все это служит гарантией высокого результата лечения и сохранение зрения!
Лечение и прогноз
Важнейшим терапевтическим и профилактическим фактором является постоянный и эффективный контроль основного заболевания, будь то диабет, артериальная гипертензия или атеросклероз. Далее, решающее значение имеет по возможности быстрое купирование симптоматики острого тромбоза. С этой целью назначаются гипотензивные препараты, фибринолитики и антикоагулянты (для предотвращения дальнейшего тромбообразования), ангиопротекторы, витаминные комплексы, в некоторых случаях гормональная терапия.
Лечение собственно посттромботической ретинопатии, развившейся через определенное время после острого состояния, может оказаться достаточно длительным и включать как консервативные схемы, так и лазерную терапию и/или офтальмохирургическое вмешательство. Терапевтическая стратегия полностью определяется стадией процесса, преимущественным характером и выраженностью органических изменений в ткани сетчатки, поэтому сложно говорить о каких-либо общих рекомендациях (за исключением обязательного наблюдения у квалифицированного офтальмолога, без чего риск утратить зрение становится вполне реальным). Так, при угрозе отслоения сетчатки, а также для профилактики такого отслоения широко и успешно применяется лазерная коагуляция; в более тяжелых и запущенных случаях, когда поражение распространяется на стекловидное тело и другие структуры глаза, приходится прибегать к офтальмохирургическому вмешательству (витрэктомия) в сочетании с прочими видами лечения.
Прогноз относительно благоприятен в тех случаях, когда лечение начинается незамедлительно, на самых ранних стадиях тромбоза, и продолжается в полном назначенном объеме до стабилизации состояния сетчатки и питающей ее сосудистой оболочки. Случаи, когда органические изменения в тканях глазного дна зашли далеко, имеет место неоваскуляризация, постоянные геморрагии, экссудативные очаги, отечность, тенденция к атрофии зрительного нерва и отслоению сетчатки – в прогностическом плане значительно менее оптимистичны.


 Написать в WhatsApp
Написать в WhatsApp Задать свой вопрос
Задать свой вопрос

 Telegram
Telegram