Спросите врача!
Лазерное лечение глаукомы
Всемирной организацией здравоохранения (ВОЗ) признано, что офтальмология, – в частности, офтальмохирургия, – занимает лидирующие позиции среди прочих отраслей медицины по таким показателям, как степень восстановления утраченных функций, малоинвазивность, безопасность в плане осложнений и побочных эффектов, сокращение продолжительности вмешательства и сроков реабилитации. Такое высокое положение достигнуто, во многом, благодаря применению лазерных технологий. Сегодня без микрохирургического или терапевтического лазера невозможно себе представить ни специализированный офтальмологический центр, ни даже поликлинический кабинет районного офтальмолога.
Лазерные методики успешно применяются для коррекции зрения, стимуляции зрительных функций, лечения различных заболеваний органов зрения – в том числе и такой серьезной патологии, как глаукома, или синдром хронически повышенного внутриглазного давления.
Возможность тончайшего, бескровного и бесшовного, манипулирования лазерной «иглой» позволяет исправлять даже достаточно грубые дефекты и аномалии развития дренажной (отводящей жидкость) системы, при этом не нарушая целостность стенок глазного яблока. Неудивительно поэтому, что в мировой офтальмологической практике лазерная терапия давно стала одним из наиболее эффективных, безболезненных и предпочтительных методов лечения глаукомы.
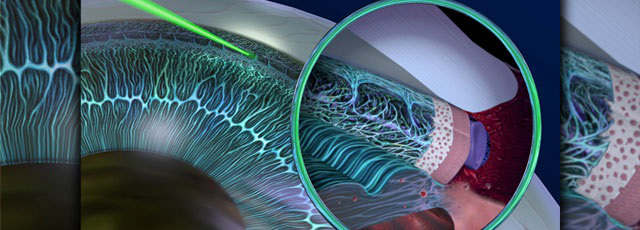
Первые сообщения о применении когерентного лазерного луча в рамках комплексной терапии глаукомы относятся к 70-м годам прошлого века. На сегодняшний день используются специально разработанные для офтальмологии модели аргоновых, диодных и твердотельных Nd:YAG-лазеров. В любом случае, однако, лазерный скальпель используется для коррекции условий циркуляции внутриглазных жидкостей, – нарушения их оттока являются непосредственной причиной повышенного давления внутри глаза.
Разработаны как самостоятельные методики лазерной терапии глаукомы, так и вспомогательные, применяемые в комплексе с медикаментозным и/или микрохирургическим лечением.
Использование лазера в данном случае имеет ряд существенных преимуществ перед прочими, более ранними методами:
- возможность реконструкции естественного дренажного тракта без создания искусственного, принудительного дренажа внутриглазной жидкости;
- отсутствие необходимости в общем наркозе – мощная местная капельная анестезия обеспечивает надежное обезболивание;
- отсутствие необходимости в госпитализации: лазерные процедуры производятся амбулаторно, «одним днем»;
- сокращение стоимости медицинских услуг;
- минимальная инвазивность и травматичность, что, в свою очередь, минимизирует риски побочных эффектов и типичных для «обычной» хирургии осложнений;
- значительное сокращение периода послеоперационной реабилитации.
По характеру воздействия оптические генераторы, используемые в терапии глаукомы, можно разделить на лазеры-коагуляторы (мгновенное прижигание, «сплавление» локального участка) и лазеры-деструкторы (микровзрыв в избыточной ткани с целью ее разрушения ударной волной и восстановления природной анатомии глазных структур).
Из многочисленных методик и техник лазерного оперативного вмешательства, разрабатываемых в разное время, преимущественное практическое внедрение получили лазерная иридэктомия (иридотомия) и лазерная трабекулопластика.
Лазерная иридэктомия (иридотомия)
Суть метода – в создании небольшого протока в периферической зоне радужной оболочки, благодаря чему открывается угол передней камеры глаза и выравнивается давление в задней и передней глазных камерах.
Основными показаниями к лазерной иридэктомии являются:
- узко- и закрытоугольная форма глаукомы (как первичной, так и вторичной) с функциональным блоком зрачка;
- необходимость предотвращения острых глаукоматозных приступов при положительных нагрузочных пробах;
- неправильная (плоская) форма поверхности радужной оболочки;
- иридовитреальный блок.
Как и другие офтальмо-лазерные процедуры, лазерная иридотомия не требует стационирования и производится амбулаторно, под местной анестезией (капли Инокаин, Алкаин или их аналоги). На роговице размещается специальное фокусирующее приспособление (гониолинза), которое концентрирует лазерный луч в необходимой точке радужной оболочки. Прицельная точка может располагаться в любой зоне, однако обычно мишенью являются истонченные участки или естественные неровности (лакуны, углубления) радужной оболочки.
Зачастую созданный лазерным лучом проток вновь закрывается разрастающейся пигментной тканью. В подобных, а также в некоторых других ситуациях (напр., когда после микрохирургического вмешательства остается т.н. пигментный листок) назначается повторный лазерный импульс – этого достаточно, чтобы восстановить запланированное и достигнутое в первой процедуре состояние дренажной системы.
Накопленный клинический опыт подтверждает весьма высокую эффективность лазерной иридэктомии: нормализации внутриглазного давления удается добиться более чем в 95% случаев. Редкие терапевтические неудачи (или неполный успех) обусловлен, как правило, наличием грубых органических изменений в глазных дренажных структурах, и, таким образом, крайне важное значение приобретает своевременность лазерной иридотомии, ее осуществление на ранних этапах, до формирования и разрастания рубцовых тканей.
Методика показана и эффективна также для целей профилактики – например, при истинной узкоугольной глаукоме, основным проявлением которой являются повторные острые приступы. Здесь следует учитывать достаточно высокую статистическую вероятность острого приступа глаукомы на втором глазу, если ранее такие приступы развивались на одном: риск достигает 20%, и профилактическая лазерная иридотомия является весьма целесообразной.
Трабекулопластика
Методика лазерной трабекулопластики является основным терапевтическим подходом к коррекции открытоугольной глаукомы. Луч оптического квантового генератора фокусируется на трабекулярной зоне («трабекула» – перегородка, тяж) в проекции канала Шлемма, обеспечивающего отток жидкости из передней камеры глаза. Метод практикуется в различных модификациях, определяемых типом применяемого лазера.
Так, при использовании твердотельного импульсного Nd:YAG-лазера достигается устойчивый терапевтический эффект: внутриглазное давление нормализуется и стабилизируется. Необходимо отметить, что этот «метод гидродинамической активации оттока» является отечественной разработкой (проф. А.П. Нестеров, проф. Е.А. Егоров).
В терапии открытоугольной глаукомы повсеместно и успешно применяются также непрерывно излучающие генераторы (медные, криптоновые, диодные лазеры).
Методика проведения лазерной трабекулопластики
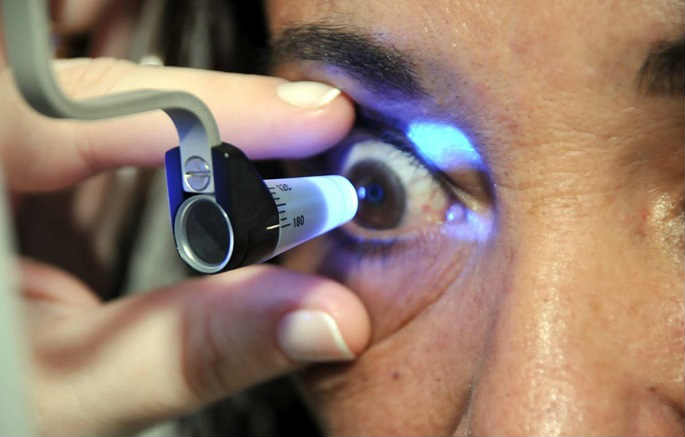
Процедура производится амбулаторно, обезболивание местное, капельное. На поверхности роговицы размещается достаточно сложная оптическая система, которая обеспечивает (при применении распространенного в настоящее время линейного варианта трабекулопластики) нанесение импульсных фотонных «уколов» в область шлеммова канала по одной линии.
Одним из общепринятых сегодня стандартов в терапии глаукомы является аргон-лазерная трабекулопластика, разработанная в конце 70-х годов Wise и Witter. Лазерная коагуляция обеспечивает укорочение и необходимое натяжение трабекулярной стяжки, увеличение дренажных протоков и, в конечном итоге, снижает давление внутриглазной жидкости за счет улучшения ее циркуляции и оттока. Кроме того, аргон-лазерный вариант трабекулопластики увеличивает проницаемость трабекулярной мембраны и способствует ее очищению от пигментной грануляции.
Очевидно, что широкое распространение аргон-лазерной модификации метода трабекулопластики обусловлено, в первую очередь, его эффективностью: согласно клинико-статистическим исследованиям, стабильная (на срок не менее 5 лет) нормализация внутриглазного давления обеспечивается в половине случаев, еще 30% пациентов получают облегчение на период 10 лет и более.
В то же время, методика с применением аргонового лазера не является универсальной и показана ограниченной категории пациентов, отличающейся определенными индивидуальными особенностями строения глазных тканей. Дело в том, что фотонный поток аргонового генератора поглощается преимущественно пигментными клетками, т.е. высокая эффективность воздействия возможна лишь при условии интенсивной пигментации трабекулярой мембраны и канала Шлемма. Кроме того, аргон-лазерное излучение способствует образованию рубцовых тканей, и особенно нежелательным является повторное применение такого лазера – даже если клинически оно показано, на практике повторное вмешательство может только усугубить течение глаукомы. Реальная эффективность повторной аргон-лазерной процедуры немногим выше 30%.
Следует учитывать также значимые послеоперационные риски: примерно у каждого третьего пациента в первые часы после операции наступает реакция в виде «всплеска» внутриглазного давления, и у каждого пятидесятого пациента такой эффект отмечается в течение первых трех недель.
К недостаткам аргон-лазерной трабекулопластики приходится отнести также высокую стоимость (что отражается, естественно, и на затратах пациентов) и крупногабаритность аргонового генератора, низкую износоустойчивость и относительно короткий срок службы.
Учитывая указанные выше недостатки этой эффективной и перспективной, в целом, методики, на данном этапе продолжается интенсивный поиск новых технологических и методологических решений для трабекулопластического лечения открытоугольной глаукомы.
Селективная трабекулопластика
Метод селективной трабекулопластики может служить примером достаточно успешного развития стандартной аргон-лазерной процедуры лечения глаукомы. От метода-прототипа селективная трабекулопластика отличается большей зоной воздействия (вся трабекулярная область). Кроме того, резкое сокращение длительности импульса позволяет исключить или, по крайней мере, минимизировать коагуляционные некротические изменения в тканях под термическим воздействием мощного светового потока. Наконец, само название метода («селективная» означает выборочная, избирательная) отражает его способность прицельного воздействия на пигментированные меланином клетки без какого-либо вреда для неокрашенных клеток. Таким образом, эффект снижения внутриглазного давления за счет улучшения дренажа достигается с минимумом или отсутствием ожоговых осложнений.
Лазерная трабекулопластика в селективной модификации может служить основным, самостоятельным методом лечения глаукомы в следующих клинических ситуациях:
- инициальный или более поздние этапы течения глаукоматозного процесса на фоне субкомпенсированного внутриглазного давления и, как минимум, умеренной пигментации трабекулярной области;
- отсутствие или недостаточность терапевтического эффекта от примененной ранее классической аргон-лазерной методики;
- терапия пациентов с некоторыми специфическими формами глаукомы (псевдоэксфолиативная, пигментная).
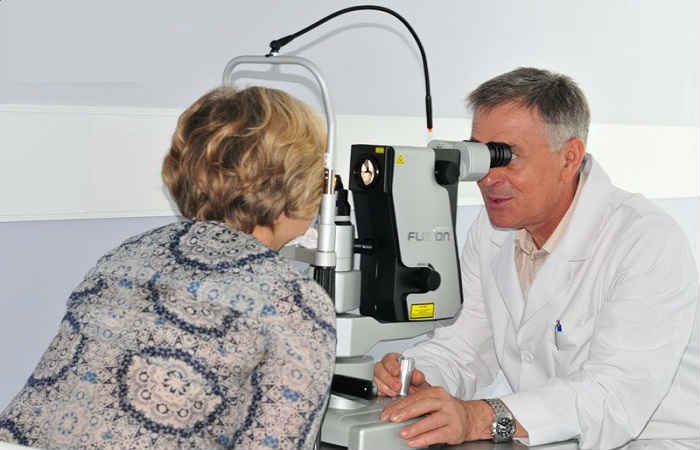
В сравнении с первоначальными вариантами аргон-лазерной трабекулопластики, селективная методика оказалась и более эффективной, и статистически менее рискованной в плане осложнений. Улучшение, как правило, наступает уже ко вторым суткам после процедуры и является достаточно стабильным. Вообще, селективная трабекулопластика как малоинвазивная, щадящая процедура имеет серьезные преимущества перед методом-прототипом и, – что немаловажно, – может применяться после него в качестве реставрационной или завершающей операции.
Говоря о лазерной терапии глаукомы в целом, следует подчеркнуть фактическое отсутствие альтернатив или достаточно результативных аналогов. Если медикаментозной, хирургической или комбинированной методологии зачастую оказывается недостаточно, то применение офтальмологических лазеров позволило сохранить зрение многим тысячам пациентов по всему миру, избавить от болезненной и опасной симптоматики, обеспечить удовлетворительное качество жизни.
Вместе с тем, было бы неверным закрывать глаза и на то, что лазерный подход к лечению глаукомы на сегодняшний день находится в стадии интенсивного развития и пока не лишен недостатков. К наиболее существенным из них относятся:
- гипотензивный эффект носит ограниченный, в той или иной степени, характер – как по продолжительности, так и по выраженности (особенно это касается лазерного лечения запущенной или длительно протекающей глаукомы);
- реальная вероятность неблагоприятной реакции со стороны зрительной системы, – в частности, большой процент послеоперационного повышения внутриглазного давления или риск последующего воспалительного процесса;
- опасность повреждения смежных, не вовлеченных в патологический процесс тканей – клеток роговицы, хрусталика, сосудов и пр.;
- тенденция к рубцеванию в зоне действия лазерного луча.
Очень важно понимать, что эффективность лазерного лечения глаукомы находится в прямой зависимости от того, насколько своевременно назначена процедура. На поздних этапах глаукоматозного процесса уже не приходится ожидать выраженного и долгосрочного терапевтического эффекта, однако даже такая ситуация не является безвыходной: в современной офтальмологии по-прежнему развиваются и успешно практикуются не только лазерные, но и традиционные микрохирургические техники лечения глаукомы.


 Написать в WhatsApp
Написать в WhatsApp Задать свой вопрос
Задать свой вопрос

 Telegram
Telegram